2026年3月21日是第26个世界睡眠日,今年中国的主题是“优质睡眠,美好生活”。东莞市第九人民医院副院长、呼吸科主任徐汝洪指出了一个常被大家忽视的健康真相:睡眠与呼吸,是彼此最忠实的“镜子”——呼吸顺,睡眠才安稳;睡得好,呼吸才顺畅。
打鼾不是睡得香,可能是气道在“求救”
“医生,我丈夫一沾枕头就睡,鼾声震天,睡眠可真好!”
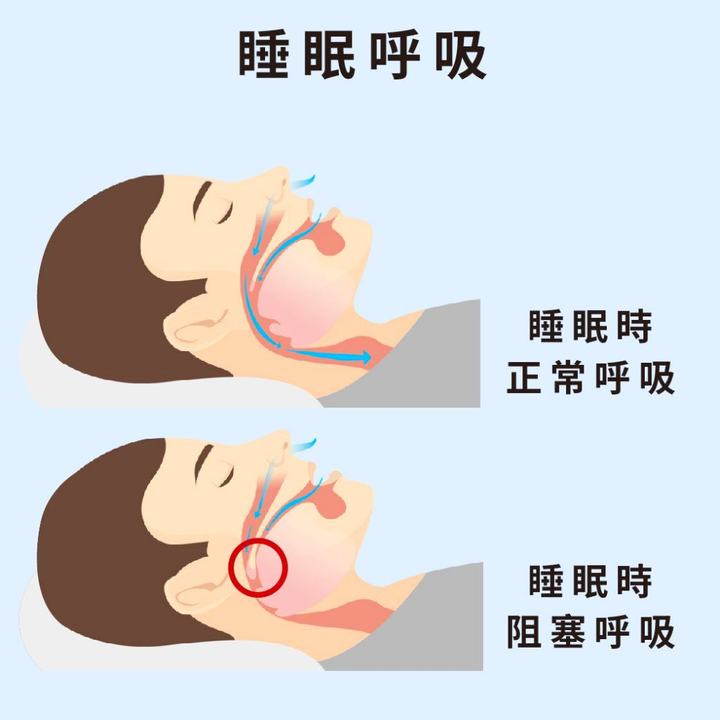
在门诊,徐汝洪常听到类似的说法。但真相是:打鼾并非睡眠质量高的标志,往往是呼吸受阻的信号。
“想象一下:我们的气道就像一根软管,睡觉时肌肉松弛,如果气道变窄,气流通过就会引起振动,发出鼾声。”徐汝洪介绍,危险的是,有些人气道会完全塌陷,出现呼吸暂停——鼾声突然停了,十几秒甚至几十秒后,才猛地大喘一口气醒来。这不是睡得香,这是大脑在“缺氧报警”。
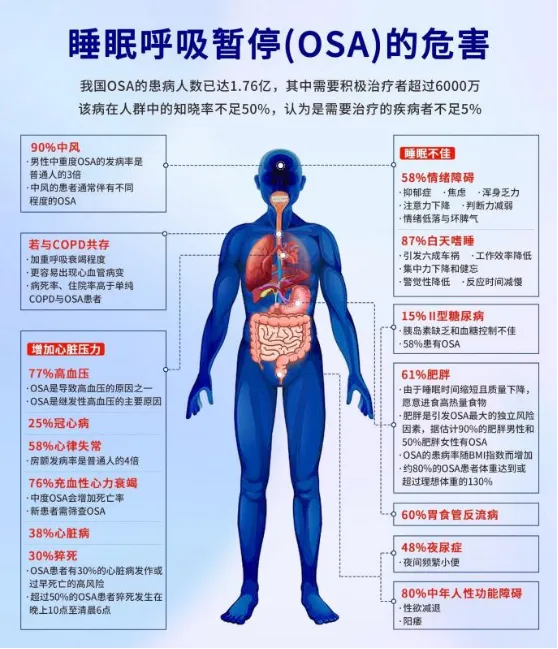
这种情况在医学上叫“阻塞性睡眠呼吸暂停(OSA)”。长期夜间缺氧,会悄悄伤害全身:
血压飙升,心脏负担加重
脑细胞缺氧,记忆力下降
白天犯困,注意力不集中,甚至增加交通事故风险
呼吸慢病患者,尤其要“盯紧”夜间睡眠
如果您或家人有哮喘、慢阻肺、慢性支气管炎等呼吸系统慢性病,请务必重视夜间症状的变化。
很多患者白天还好,一到晚上就咳嗽、胸闷、喘息,甚至憋醒。为什么?因为平躺时,痰液排出不畅;夜间迷走神经兴奋,气道更容易痉挛。睡不好,会加重呼吸病;呼吸病控制不好,又睡不好——这是一个恶性循环。
徐汝洪介绍,一位老病号一直觉得“老了睡眠就浅”,结果一查,夜间血氧掉到危险值。经规范治疗与家庭氧疗后,他终于能够整夜安眠,白天也精神多了。
这些睡眠误区,你是否也曾相信?
误区1:睡前喝点酒有助于入睡
酒精或许能让人快速入眠,但同时也会破坏深度睡眠结构,并放松咽喉部肌肉,加重打鼾与缺氧。入睡快,并不等于睡得好。
误区2:躺在床上玩手机能帮助放松
手机屏幕释放的蓝光会抑制褪黑素分泌,让大脑越来越清醒。对于呼吸慢病患者而言,熬夜更易诱发急性发作。
误区3:做梦多就等于没睡好
每个人夜间都会做梦,区别仅在于是否记得。判断睡眠质量的关键,在于白天是否精力充沛、头脑清晰,而非纠结于梦的多少。
睡眠监测:睡一觉,让数据说出真相
如果怀疑自己有睡眠呼吸问题,医生可能会建议做多导睡眠监测。这是诊断睡眠呼吸暂停的“金标准”。很多患者会好奇:“这个检查到底怎么做?都能测出什么?”
徐汝洪介绍,睡眠监测将检查这些问题:
1. 脑电波:判断您睡得多深,是浅睡、深睡还是做梦期,看睡眠结构好不好。
2. 呼吸气流:在鼻子下方放一个传感器,监测您睡觉时有没有呼吸暂停、呼吸变浅。
3. 血氧饱和度:手指上夹个小夹子,看夜间有没有缺氧。这是最关键的指标之一!
4. 胸腹运动:判断呼吸暂停发生时,是胸腹在用力但气道不通,还是呼吸中枢“忘了指挥”。
5. 心率与心电图:看睡眠中心跳有没有忽快忽慢,有无心律失常。
6. 腿动情况:有些人睡觉腿会不自主抽动,也会影响睡眠。
7. 打鼾次数与响度:记录鼾声规律,判断严重程度。
8. 睡姿:看仰卧、侧卧时呼吸暂停有没有变化。
整个过程无痛无创,就像在监测下“好好睡一觉”,却能精准捕捉那些隐藏在深夜的呼吸危机。
哪些人需要做睡眠监测?
打鼾声音大,鼾声断断续续
睡觉时被憋醒,或家人看到呼吸暂停
晨起口干、头痛,白天总是犯困
血压难控制,尤其夜间血压高
哮喘、慢阻肺患者,夜间症状明显
肥胖、脖子粗短、下颌小
从今晚开始,试试这些助眠小技巧
1. 尝试侧卧:有助于减轻舌根后坠,保持气道通畅,对打鼾者尤其有益。
2. 选对枕头:高度适中,维持颈椎自然生理曲度,避免压迫气道。
3. 晚餐适度:睡前3小时完成进食,避免过饱引起胃食管反流刺激呼吸道。
4. 营造舒适环境:保持卧室黑暗、安静,室温在18-22℃为宜,被子不宜过厚。
5. 建立睡前仪式:睡前一小时远离电子屏幕,可以温水泡脚、聆听舒缓音乐或进行深呼吸练习。
优质睡眠,不是奢侈品,而是健康的基石。呼吸顺畅,睡眠才能安稳;睡眠充足,呼吸系统才能更好地工作。
医生提醒,如果您或家人长期被睡眠问题困扰,请不要独自忍受。及时到呼吸科进行一次专业的睡眠评估,让客观数据为您揭示真相。
撰文:欧雅琴
图片由受访者提供
订阅后可查看全文(剩余80%)